RIFORMA DELLA SANITÀ TERRITORIALE AL PALO.
A rischio gki obiettivi del Pnrr al prossimo 30 giugno.
In evidenza

La riforma dell’assistenza territoriale, pilastro del PNRR Missione Salute per avvicinare la sanità ai cittadini, è ancora ben lontana dall’essere realmente operativa. Al 31 dicembre 2025 solo 66 Case della Comunità (3,9%) risultano pienamente funzionanti e solo 163 Ospedali di Comunità (27,4%) hanno attivato almeno un servizio, ma nessuno risulta pienamente funzionante. Sul fronte digitale, il Fascicolo Sanitario Elettronico (FSE) rimane ancora incompleto e poco utilizzato per il mancato consenso all’utilizzo dei dati, in particolare nel Mezzogiorno.
L’Osservatorio GIMBE sul Servizio Sanitario Nazionale (SSN) prosegue il monitoraggio indipendente sull’attuazione della Missione Salute del PNRR. «Abbiamo analizzato – dichiara Nino Cartabellotta, Presidente della Fondazione GIMBE – i risultati raggiunti al 30 dicembre 2025 e le criticità che continuano a frenare la riforma dell’assistenza territoriale. L’obiettivo è duplice: fornire ai cittadini un quadro oggettivo, al riparo da letture strumentali, e lanciare un monito a Governo e Regioni sui potenziali rischi che gli inaccettabili ritardi accumulati avranno sulla rendicontazione finale del prossimo 30 giugno».
RIFORMA DELL’ASSISTENZA TERRITORIALE. A quattro anni dall’adozione del DM 77, la riforma dell’assistenza territoriale procede a rilento, con marcate diseguaglianze regionali, in particolare nell’attivazione e nella piena operatività di Case e Ospedali di Comunità. Lo confermano i dati elaborati dalla Fondazione GIMBE estratti dal report Agenas sul monitoraggio del DM 77, aggiornati al 31 dicembre 2025. «Il potenziamento dell’assistenza territoriale – afferma Cartabellotta – è la chiave per decongestionare ospedali e pronto soccorso e garantire una sanità di prossimità. Tuttavia, i dati ufficiali trasmessi dalle Regioni restituiscono un quadro preoccupante: fatta eccezione per le Centrali Operative Territoriali, a pochi mesi dalla scadenza del PNRR siamo molto lontani dal raggiungimento del target europeo. E il ritmo di attivazione di Case e Ospedali di comunità rimane troppo lento».
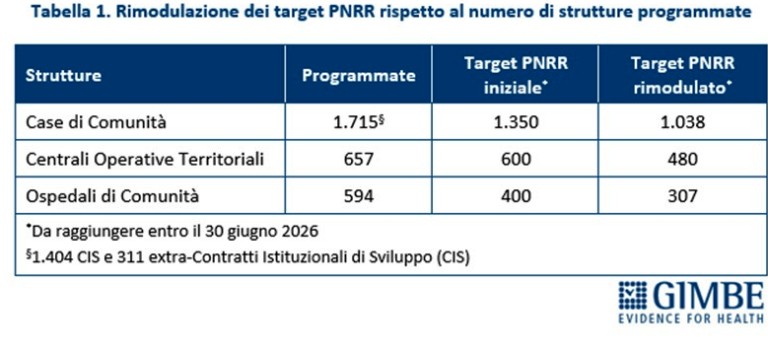
La riorganizzazione dell’assistenza territoriale definita dal DM 77 prevede la realizzazione di 1.715 Case della Comunità (CdC), 657 Centrali Operative Territoriali (COT) e 594 Ospedali di Comunità (OdC). Di queste strutture, le risorse del PNRR finanziavano inizialmente 1.350 CdC, 600 COT e 400 OdC. Nel novembre 2023 i target sono stati rivisti al ribasso: le CdC si sono ridotte a 1.038, le COT a 480 e gli OdC a 307 (Tabella 1). «In altri termini – afferma Cartabellotta – le risorse del PNRR coprono solo una parte delle strutture programmate per la piena attuazione della riforma dell’assistenza territoriale».
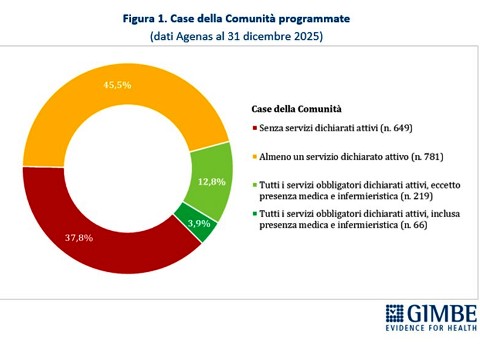
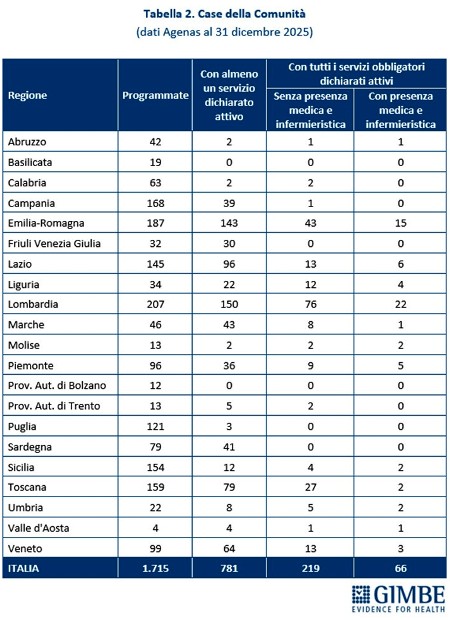
Case della Comunità. Al 31 dicembre 2025, su 1.715 CdC programmate, per 649 (37,8%) le Regioni non hanno dichiarato attivo alcun servizio previsto dal DM 77. «Per oltre un terzo delle strutture programmate – commenta il Presidente – non esiste alcun dato pubblico: né sulla loro reale esistenza, né sullo stato di avanzamento». Per 781 strutture (45,5%) risulta attivo almeno un servizio: di queste solo per 285 (16,7%) sono stati dichiarati attivi tutti i servizi obbligatori: presenza di équipe multi-professionali, punto unico di accesso, assistenza domiciliare, specialistica ambulatoriale, servizi infermieristici, sistema di prenotazione collegato al CUP, integrazione con i servizi sociali, partecipazione della comunità, oltre a servizi diagnostici di base, continuità assistenziale e punto prelievi solo nelle CdC principali (hub). «Considerata la rilevanza di ciascuno di questi servizi – chiosa Cartabellotta – la loro presenza parziale non solo indebolisce le funzioni delle Case della Comunità, ma rende le strutture poco attrattive per i cittadini che non trovano tutte le risposte adeguate ai bisogni assistenziali». Infine, delle 285 CdC con tutti i servizi obbligatori attivi, solo 66 (3,9%) risultano pienamente operative, grazie alla presenza di personale medico (H 24 7/7 giorni nelle CdC principali e almeno 12 ore/die per 6/7 giorni nelle secondarie) e infermieristico (almeno 12 ore/die per 7/7 giorni nelle CdC principali e per 6/7 giorni in quelle secondarie) (Figura 1, Tabella 2).
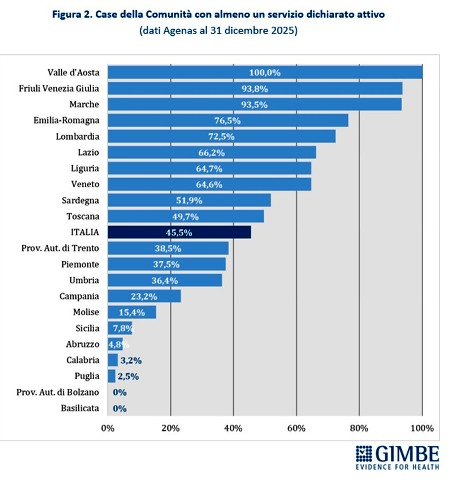
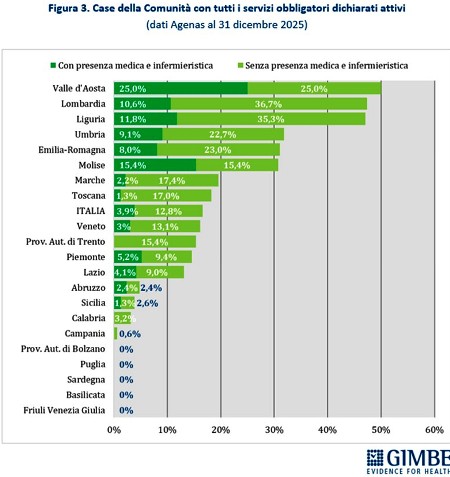
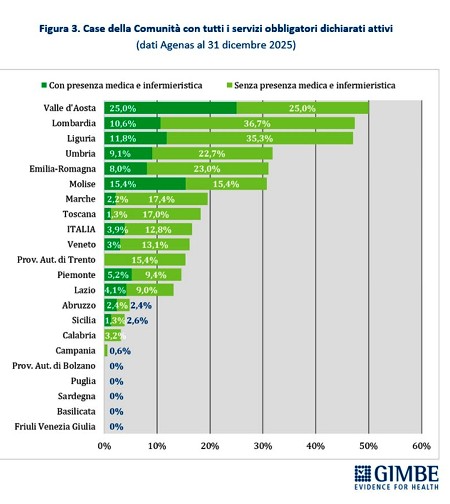
La media nazionale del 45,5% delle CdC con almeno un servizio dichiarato attivo è superata da 10 Regioni: dal 49,7% della Toscana al 100% della Valle d’Aosta. Le rimanenti 11 si collocano al di sotto del valore nazionale: dal 38,5% della Provincia autonoma di Trento sino alla Basilicata e alla Provincia autonoma di Bolzano, dove non risulta attiva alcuna CdC (Figura 2). Limitando l’analisi alle CdC con tutti i servizi dichiarati attivi, la media nazionale scende al 12,8% per quelle prive di personale medico e infermieristico e al 3,9% per quelle pienamente funzionanti, di cui oltre la metà si concentra in Lombardia (n. 22) ed Emilia Romagna (n. 15). Le differenze regionali non dipendono solo dal completamento delle strutture, ma soprattutto dalla disponibilità di personale: in tutte le Regioni, ad eccezione di Valle d’Aosta, Molise e Abruzzo, la quota di CdC pienamente operative è sempre inferiore rispetto a quelle con tutti i servizi attivi (Figura 3). «Anche dove tutti i servizi vengono dichiarati attivi – commenta il Presidente – le Case della Comunità restano, nei fatti, scatole vuote: senza personale sanitario non possono funzionare».
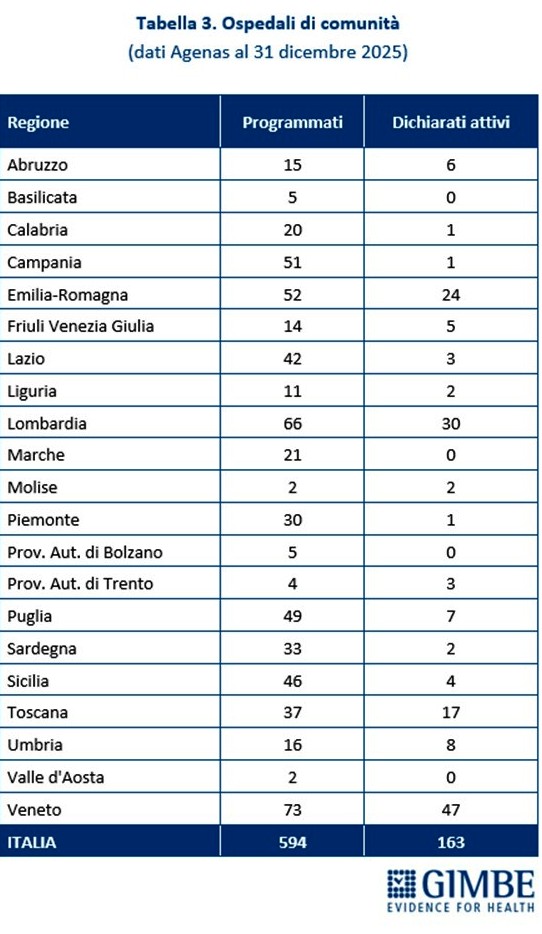
Ospedali di comunità. Al 31 dicembre 2025, dei 594 Ospedali di Comunità programmati, solo 163 (27,4%) risultano avere almeno un servizio attivo (Tabella 3), per un totale di oltre 2.900 posti letto. In valori assoluti, i numeri più alti si registrano in Veneto (n. 47), Lombardia (n. 30), Emilia-Romagna (n. 24) e Toscana (n. 17). Altre 13 Regioni hanno attivato almeno un OdC: dagli 8 dell’Umbria a 1 in Calabria, Campania e Piemonte. Quattro Regioni restano invece ferme a quota zero: Basilicata, Marche, Provincia autonoma di Bolzano e Valle d’Aosta. A fronte di una media nazionale del 27%, le differenze territoriali sono marcate: il Molise, con soli 2 OdC programmati, raggiunge il 100%, mentre all’estremo opposto quattro Regioni non ne hanno attivato alcuno; le altre si collocano in un intervallo molto ampio, dal 2% della Campania al 75% della Provincia autonoma di Trento (Figura 4). «Questi numeri – commenta Cartabellotta – certificano che sugli Ospedali di Comunità siamo ancora più indietro: non solo le strutture procedono a rilento, ma nessuna Regione è riuscita ad attivare tutti i servizi previsti dal DM 77. In queste condizioni, renderli “pienamente funzionanti” entro il 30 giugno appare una missione impossibile». Per essere pienamente operativi, gli OdC devono infatti garantire presenza medica per almeno 4,5 ore al giorno per 6 giorni su 7, assistenza infermieristica continuativa (H24 7/7 giorni), la figura del case manager, posti letto dedicati a pazienti con demenza o disturbi comportamentali e spazi per la riabilitazione motoria.
Centrali Operative Territoriali. Le COT, strutture chiave per coordinare la presa in carico dei pazienti e integrare l’assistenza sanitaria e sociosanitaria, risultano attivate in tutte le Regioni e il target europeo di 480 è già stato raggiunto. Al 31 dicembre 2025, su 657 COT programmate, 625 risultano pienamente funzionanti.
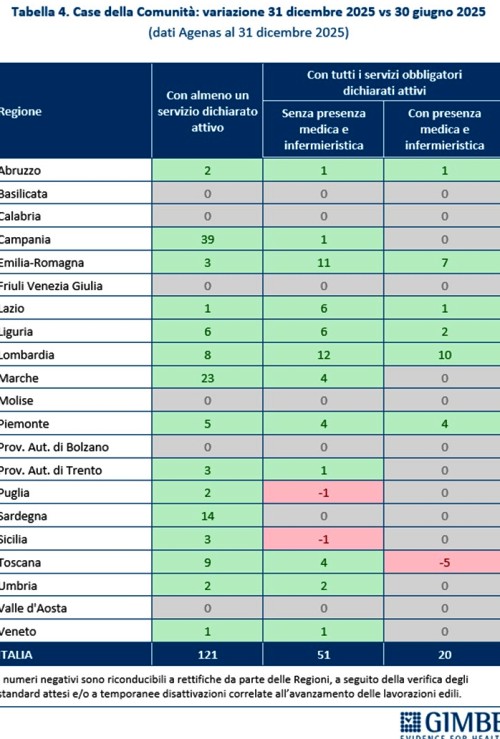
«Rispetto alla fotografia scattata da Agenas tre mesi fa – commenta il Presidente – è plausibile che il quadro sia migliorato. Tuttavia, l’attivazione di Case della Comunità e Ospedali di Comunità procede con una lentezza inaccettabile, a velocità diverse tra le Regioni e frenata dalla mancata attivazione di tutti i servizi e dalla carenza di personale». Infatti, tra giugno e dicembre 2025, a fronte di un incremento di 121 Case della Comunità con almeno un servizio attivo, quelle con tutti i servizi obbligatori dichiarati attivi sono 51 (42,2%) e quelle anche con presenza medica e infermieristica solo 20 (16,5%) (Tabella 4). Per gli Ospedali di Comunità, nello stesso periodo, l’incremento è stato ancora più contenuto: solo 10 strutture attivate, per un totale di 205 posti letto. A fronte di tali ritardi, nel question time al Senato del 29 settembre 2025 il ministro Tommaso Foti aveva fornito rassicurazioni sul raggiungimento dei target minimi previsti entro il 30 giugno 2026. Tuttavia, lo scorso 20 febbraio ha annunciato la convocazione di due cabine di regia con i Presidenti delle Regioni perché “il passo era ancora troppo lento”, ha proposto l’istituzione di un tavolo tecnico e ipotizzato il commissariamento delle Regioni inadempienti. Nel frattempo, è stato approvato il Disegno di Legge Delega sulla riorganizzazione e potenziamento dell’assistenza territoriale e ospedaliera, che prevede una revisione di modelli e standard del DM 77. «Auspichiamo – sottolinea Cartabellotta – che tale revisione non determini una revisione al ribasso degli standard solo al fine di rendere compatibile la riforma dell’assistenza territoriale con le difficoltà di attuazione».
FASCICOLO SANITARIO ELETTRONICO (FSE). Il FSE 2.0 è il pilastro della trasformazione digitale del SSN: il PNRR destina un investimento di € 1,38 miliardi per creare un ecosistema digitale interoperabile di dati sanitari su scala nazionale. «Proprio oggi, 31 marzo – spiega Cartabellotta – scade il termine per l’adeguamento delle strutture sanitarie pubbliche e private al modello standard di trasmissione dei dati per alimentare il FSE. Un passaggio cruciale, ma ancora incompleto e molto disomogeneo tra le Regioni: senza una interoperabilità reale, il FSE resta un’infrastruttura incapace di generare benefici concreti per l’assistenza sanitaria».
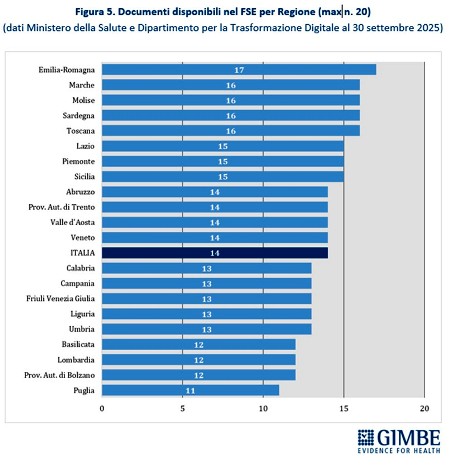
Completezza del FSE. Al 30 settembre 2025, secondo i dati del portale Fascicolo Sanitario Elettronico 2.0, nessuna Regione rende disponibili tutte le 20 tipologie di documenti previste dal DM 7 settembre 2023. Il livello di completezza varia dai 17 documenti dell’Emilia-Romagna agli 11 della Puglia (Figura 5).
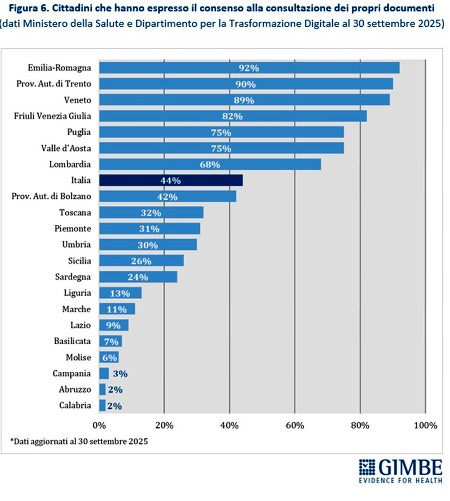
Consenso alla consultazione del FSE. Al 30 settembre 2025, solo il 44% dei cittadini ha espresso il consenso alla consultazione del FSE da parte di medici e operatori del SSN, con forti disomogeneità regionali: dal 2% in Abruzzo e Campania al 92% in Emilia-Romagna. Tra le Regioni del Mezzogiorno, solo la Puglia supera la media nazionale (44%), raggiungendo il 75% (Figura 6). «Se nemmeno la metà dei cittadini consente l’accesso al proprio FSE – avverte Cartabellotta – non siamo di fronte a un problema tecnico, ma a un fallimento culturale e organizzativo. Colmare divari così ampi richiede alla politica interventi immediati: nel Mezzogiorno pesano analfabetismo digitale, scarsa fiducia sulla sicurezza dei dati e una limitata percezione dell’utilità del FSE».
«A soli tre mesi dalla rendicontazione finale della Missione Salute del PNRR – conclude Cartabellotta – l’obiettivo di rendere Case e Ospedali di Comunità “pienamente funzionanti”, requisito indispensabile per raggiungere i target, resta ancora molto lontano, con avanzamenti lenti e inaccettabili diseguaglianze regionali. Pesano i ritardi strutturali, l’attivazione parziale dei servizi e la carenza di personale sanitario, in particolare infermieristico; per le Case della Comunità anche il ritardo nel coinvolgimento dei medici di famiglia, figura chiave dell’assistenza territoriale. Ecco perché, a tre mesi dalla scadenza Governo e Regioni, oltre ad accelerare, devono prendere seriamente atto dei rischi che accompagnano la rendicontazione finale del PNRR, che al momento non prevede alcuno slittamento temporale. Il primo rischio, da evitare ad ogni costo, è di non raggiungere i target europei e dover restituire il contributo a fondo perduto. Il secondo è centrare il target nazionale grazie ai risultati di alcune Regioni, senza ridurre le diseguaglianze regionali e territoriali, che rischiano anzi di ampliarsi. Il terzo, il più grave, è di completare l’incasso delle rate senza produrre benefici concreti per i cittadini, lasciando in eredità solo scatole vuote e una digitalizzazione frammentata e incompleta, a fronte di un indebitamento scaricato sulle generazioni future. E sprecando, di fatto, la più grande occasione per il SSN di costruire una sanità territoriale efficiente e accessibile per i cittadini».
Elaborato da comunicato Gimbe
Altre Notizie della sezione

VOGLIONO UMILIARE GLI AVVOCATI
19 Maggio 2026Il (legittimo) sospetto dopo i 20 euro liquidati dal giudice di Trapani.

BASTA CASSE SACCHEGGIATE DAL FISCO
18 Maggio 2026Ridurre il prelievo al 20% sì, ma con regole sugli investimenti e senza nuovi costi sugli utenti.

VITTORIA A METÀ DEI PROFESSIONISTI
15 Maggio 2026Un emendamento al dl fiscale reintroduce il tetto dei 5000 euro sulla la stretta sui pagamenti dei professionisti da parte della pagamenti Pa. Un passo avanti, ma restano criticità.


